REPRODUÇÃO HUMANA E
TRANSFORMAÇÕES NA PUBERDADE
PUBERDADE E ADOLESCÊNCIA
A puberdade corresponde ao período de modificações biológicas e fisiológicas e físicas que marcam a transição da infância para a adolescência. As modificações começam a ser evidentes a partir dos 12 anos, mas pode variar de acordo com o histórico familiar e hábitos de alimentação da criança, por exemplo.
Além das mudanças físicas, que são evidentes nesse período, a pessoa pode ter grandes variações de humor devido ao aumento da produção de hormônios, a testosterona, no caso dos meninos, e o estrogênio no caso das meninas. Caso as alterações não sejam percebidas ou não ocorram até os 13 anos é indicado consultar um médico para que se possa investigar a causa e o tratamento ser iniciado, que normalmente é feito com reposição hormonal.
Assim, a puberdade é um conjunto de alterações físicas e psicológicas que marcam o início da adolescência. É quando as características sexuais secundárias começam a ocorrer pela ação de hormônios sexuais. A adolescência é a etapa do desenvolvimento que ocorre desde que se iniciam as alterações físicas e psicológicas (puberdade) até a idade adulta.
A adolescência, é uma fase importante de descobertas e aprendizagem para a vida, mesmo após a puberdade, o adolescente ainda passará por mudanças comportamentais e emocionais.
A PUBERDADE NOS MENINOS E MENINAS
"O início da puberdade é influenciado por uma série de fatores, incluindo fatores psicológicos, genéticos, condições ambientais e até mesmo a saúde do indivíduo e sua nutrição.
Em meninas, essa fase geralmente começa entre os 8 e 13 anos de idade; nos meninos, entre os 9 e 14 anos.
Nessa etapa, o indivíduo perceberá, entre outras alterações, o surgimento de pelos, modificações na oleosidade da pele, surgimento das mamas em meninas e aumento do testículo em meninos. De uma maneira geral, podemos dizer que, independentemente do sexo, as principais modificações que ocorrem na puberdade são:
Estirão puberal (rápido crescimento em estatura, que dura cerca de 2 a 4 anos);
Desenvolvimento do sistema reprodutor;
Desenvolvimento do sistema esquelético e muscular;
Aparecimento de caracteres sexuais secundários.
É importante destacar que adolescentes na mesma idade podem estar em fases diferentes da puberdade. Sendo assim, o corpo de uma menina de 11 anos, por exemplo, não obrigatoriamente apresentará as mesmas características de outra de uma mesma idade."
As características sexuais, são as relacionadas ao sexo (feminino e masculino). As características primárias, são aquelas que já nascem na criança e são visíveis na identificação do sexo, como o pênis nos meninos e a vulva nas meninas. As características secundárias, são aquelas que se desenvolvem na puberdade devido à ação de hormônios masculinos e femininos.
Características puberais em meninos e meninas
⦁ Crescimento dos seios (surgimento do broto mamário)
⦁ Aparecimento dos pelos pubianos
⦁ Quadris mais largos (acúmulo de gordura nos quadris e coxas)
⦁ Cintura mais fina
⦁ Desenvolvimento dos órgãos sexuais
⦁ Aumento do útero
Na puberdade feminina, observa-se modificações no corpo da menina que a prepara para a fase adulta e a reprodução. Dentre os principais eventos relacionados com a puberdade feminina destacam-se:
Surgimento dos brotos mamários e desenvolvimento posterior dos seios;
Aceleração da velocidade de crescimento;
Aumento da secreção dos hormônios sexuais. Nas mulheres, observa-se uma maior concentração dos hormônios estrogênio e progesterona.
Aumento do acúmulo de gordura no quadril, nádegas e coxas;
Surgimento dos pelos púbicos;
Menarca (primeiro fluxo menstrual).
(Fonte: Fernandes, 2015)
(Fonte: Fernandes, 2015)
Meninos
⦁ Aumento dos testículos (em decorrência da ação do LH e FSH hipofisário)
⦁ Crescimento da laringe, popularmente conhecida como pomo de Adão
⦁ Aparecimento de pelos pubianos
⦁ Aparecimento de pelos nas axilas, pernas e rosto
⦁ Voz mais grossa
⦁ Crescimento e aumento do diâmetro do pênis
⦁ Primeira ejaculação (semenarca)
Na puberdade masculina, o menino enfrenta modificações em seu corpo que o prepara para a fase adulta e o deixa apto para a reprodução.
Veja a seguir os principais eventos que ocorrem na puberdade masculina:
Aumento do volume do testículo (aumento do tamanho dos testículos em decorrência da atuação das gonadotrofinas que estimulam as células do testículo a produzirem testosterona).
Aceleração da velocidade do crescimento;
Aumento da secreção dos hormônios sexuais.
Nos homens observa-se uma maior quantidade de testosterona.
A pele escrotal torna-se avermelhada e apresenta modificação na textura;
Aumento do pênis, tanto em comprimento quanto em diâmetro;
Surgimento dos pelos púbicos;
Crescimento dos pelos faciais;
Aumento da massa muscular;
Alterações na voz (voz atinge timbre mais grave).
(Fonte: Fernandes, 2015)
(Fonte: Fernandes, 2015)
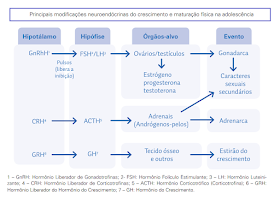
Os hormônios sexuais não agem na infância, pois são inibidos por uma região do cérebro chamada hipotálamo. Após certa idade, a produção de hormônios pelo cérebro, estimula a produção dos gametas e consequentemente a produção de outros hormônios, como a testosterona nos meninos, e a progesterona e estrogênio nas meninas, esses hormônios são responsáveis pelas mudanças durante a puberdade. Não há uma idade certa para a puberdade ocorrer, geralmente ela ocorre na maioria das pessoas, entre 10 e 14 anos, mas pode variar. A reprodução não ocorre antes dessas transformações no corpo, pois o sistema reprodutivo, que envolve diversos órgãos, não está maduro o suficiente para gerar um indivíduo.
A SEXUALIDADE HUMANA
Embora a reprodução seja a forma como os seres vivos geram novos descendentes, na espécie humana o ato sexual é uma forma de relacionamento físico e emocional que envolve desejo e afeto. Assim, a sexualidade é um comportamento humano, influenciado pela história, cultura, sentimentos e pela vontade do próprio indivíduo.
REPRODUÇÃO HUMANA
A reprodução é uma característica de todos os seres vivos. Cada um da sua maneira, é capaz de gerar descendentes e perpetuar a espécie. Existe diferentes formas de reprodução, por exemplo, uma planta produz flores que geram sementes, após ter seus gametas femininos fecundados pelo gameta masculino transportado pelo grão de pólen. Outras plantas, geram cópias de si mesmas como brotos, que dão origem à um novo ser (genet). Bactérias, se multiplicam gerando novas gerações, uma dando origem à duas iguais. (Genet: Genet, ou indivíduo genético, é resultante da reprodução e do desenvolvimento do zigoto. O clone ou ramet, é resultante do cresci mento de módulos no mesmo indivíduo).
Sistemas genitais humano
Porém, na espécie humana, a reprodução é mais complexa, é necessário dois indivíduos, um do sexo masculino, que dará ao novo ser seus genes (DNA), e outro do sexo feminino, que além de seus genes, dará também abrigo e nutrição ao novo ser humano durante cerca de nove meses, até que ele esteja pronto para viver no mundo autonomamente no mundo.
Na espécie humana, os genitores (pais) passam aos novos indivíduos, a prole, suas características genéticas, que são transmitidas pelos gametas que são células especiais (espermatozoide e óvulo) que possuem DNA do pai (gameta masculino, espermatozoide) e da mãe (gameta feminino, ovócito de segunda ordem). Isso só ocorre através do ato sexual, onde o homem, deixa seus espermatozoides dentro do corpo da mulher (fecundação interna, e desenvolvimento direto interno).
Para a reprodução acontecer nos seres humanos, o organismo deve estar preparado, tanto para produzir os gametas, como para suportar uma gestação. Para isso, após a infância, os humanos sofrem mudanças físicas e psicológicas durante a “puberdade” como vimos em nossas aulas.
Sistema genital feminino (2)
Além disso diferente dos animais cujo ato sexual ou cópula serve somente para reprodução ou perpetuação da espécie, nos humanos o sexo tem outras finalidades, pois além da reprodução existe prazer nesse relacionamento.
Ciclo menstrual
Entenda o Sistema Genital Feminino
O Ciclo Menstrual pode ser dividido em três partes:
1 – Fase Proliferativa, ou Folicular
2 – Fase Secretória, ou Lútea
3 – Fase Menstrual.
Confira agora um resumo simples e rápido com a professora Juliana Evelyn Santos para você compreender o Sistema Reprodutor Feminino. Assim fica mais fácil captar o conteúdo desta aula sobre a Menstruação.
Fase proliferativa ou folicular
Nesta fase do ciclo menstrual, o hormônio FSH estimula o amadurecimento de um dos folículos presentes nos ovários. Assim, este folículo começa a produzir estrógeno (também chamado de estradiol). Este hormônio estimula o desenvolvimento do endométrio, tecido que cobre o interior do útero para prepará-lo para receber um embrião.
Além disso, o ovócito I termina sua meiose I, formando um glóbulo polar (envoltório contendo metade da dotação genética do gameta) e um ovócito secundário, que é uma célula haploide (n), também chamada de óvulo. No fim dessa fase, o folículo maduro estará na região periférica do ovário e se romperá.
Fase secretória ou lútea
Os hormônios sexuais funcionam através de um feedback. Isso quer dizer que a concentração de um hormônio pode ativar ou inibir a produção de determinados hormônios. O aumento gradativo da produção de estrógeno, à medida que o folículo amadurece, diminui, aos poucos, a produção de LH e FSH pela hipófise (este é um feedback negativo).
Até que, por volta do 14º dia do ciclo menstrual (contamos o dia em que a menstruação inicia como primeiro dia do ciclo menstrual), as grandes quantidades de estrógeno funcionam como um feedback positivo.
Este feedback positivo funciona estimulando a produção de FSH e, em especial o hormônio LH. Sob a ação do LH, o folículo se rompe, liberando o ovócito II para a tuba uterina e transformando-se em corpo amarelo ou corpo lúteo.
Essa glândula temporária diminui a produção de estrógeno e passa a produzir altas quantidades do hormônio progesterona. A progesterona deixa o endométrio espesso, muito vascularizado e cheio de reentrâncias. Além disso, a concentração elevada de progesterona inibe a produção de FSH e LH hipofisário.
Fase menstrual
Durante aproximadamente 14 dias o sistema reprodutor feminino espera que a fecundação tenha ocorrido. Caso isso aconteça, a placenta formada para sustentar o embrião produzirá o hormônio gonadotrofina coriônica (HCG). Este hormônio impede que o corpo lúteo degenere e, assim, mantenha as concentrações de progesterona altas e as de FSH e LH baixas, mantendo o endométrio preso ao útero e impedindo outra ovulação.
Caso a fecundação não ocorra, a queda na produção de LH faz com que o corpo lúteo comece a degenerar. Dessa maneira, por volta do 28º dia do ciclo, as baixas concentrações de progesterona não conseguem mais manter o endométrio.
A partir deste momento o endométrio começa a descamar, formando a menstruação. Ufa! É meio complicado, não é? Mas, para dar uma descomplicada, veja o diagrama abaixo, que resume as fases do ciclo menstrual:
A Ovulação
Ovulação é o nome que damos ao momento em que o gameta feminino é liberado pelo ovário e que ocorre por volta do 14º dia do ciclo menstrual. Porém, nesse momento, a mulher não está liberando um óvulo, mas sim, um ovócito II.
Isso quer dizer que o gameta é uma célula n, porém com os cromossomos ainda duplicados, uma vez que não realizou a segunda fase da meiose.
Isso só acontece quando o ovócito II é fecundado por um espermatozoide. Quando isso ocorre, há a finalização da meiose e forma-se um segundo glóbulo polar e, finalmente, o óvulo.
Então, se levássemos "ao pé-da-letra" o termo ovulação, só teriam realmente ovulado as mulheres que já tiveram uma gravidez. Sendo assim, o termo correto para a liberação do gameta feminino seria então "ovocitação".
Período fértil
Você já deve ter ouvido falar que as mulheres possuem um período fértil. Esse período corresponde a aproximadamente uma semana formada pelos três dias que antecedem a ovulação, juntamente com o dia da ovocitação seguido dos três dias após esta ocorrência.
Isso ocorre, pois, os espermatozoides podem permanecer vivos dentro do organismo feminino por até 72 horas após sua ejaculação, assim, eles têm até três dias para encontrarem seu objetivo, o gameta feminino.
Antes de concluir o estudo do ciclo menstrual é importante conhecer as partes do sistema genital feminino. Veja nesta imagem e no texto a seguir:
Assim como nos homens, o sistema genital feminino somente completa o seu desenvolvimento na puberdade. É nesta etapa que os hormônios sexuais passarão a ser produzidos em maior quantidade e estimularão o aparecimento das características sexuais secundárias femininas.
(Fonte: Fernandes, 2015)
Sistema genital feminino (infinittusexatas)
Homologia da genitália externa nos sexos.
Ao longo da história, até em livros de medicina, o clitóris, do grego kleitoris, “pequeno monte”, é pouco mencionado. Porém, na França, onde a educação sexual é obrigatória nas escolas desde a primeira infância, estudantes de todas as faixas etárias têm a oportunidade de conhecer de perto o órgão erétil, o principal órgão do prazer feminino e de anatomia similar à do pênis, através de um modelo tridimensional. O mapeamento recente de suas estruturas através de ressonância magnética foi o que permitiu descobrir que o órgão mede de 9 a 11 cm e que é constituído pela glande, bulbos, cruras e corpo, sendo a primeira estrutura a única parte externa do clitóris. (mesalva).
A palavra clitóris provavelmente tem sua origem no grego antigo κλειτορίς, kleitoris, talvez derivado do verbo κλείειν, kleiein, "fechar". O clitóris também é uma palavra grega usada para: chave, "indicando que os antigos anatomistas a consideravam a chave" para a sexualidade feminina. Além de chave, o Dicionário de Etimologia Online sugere que outras palavras gregas candidatos para a etimologia de clitóris incluem um substantivo (nome) que significa "trava" ou "gancho"; um verbo que significa "tocar ou excitar lascivamente", "fazer cócegas" (um sinônimo alemão para o clitóris é der Kitzler, "as cócegas"), embora este verbo seja mais provavelmente derivado de "clitóris"; e uma palavra que significa "lado de uma colina", da mesma raiz que "clímax".
Representação tridimensional do clitóris com seu sistema de tecido erétil associado. 1:Glan clitóris; 2: Corpus clitoridis; 3: Corpus cavernoso do clitóris; 4: Bulbiclitoridis (Bulbi vestibuli); 5: Uretra; 6: Introito vaginal; 7: Vagina; 8: Útero; 9: Vesica urinaria.
A razão de o clitóris e o pênis terem tantas semelhanças é que eles são formados a partir dos mesmos tecidos embrionários durante o desenvolvimento do feto no útero da mãe. Eles só começam a ficar diferentes a partir da sexta ou sétima semana, quando os embriões começam a expressar seus cromossomos sexuais.
A partir daí, a liberação de testosterona em embriões com cromossomos sexuais XY levará à formação de órgãos sexuais masculinos, enquanto a falta desse hormônio sexual em embriões XX levará à formação de órgãos sexuais femininos.
Em um caso, eles crescerão para fora e, no outro, para dentro.
Vulva, abertura da uretra e vagina
Pênis
O pênis é um órgão responsável pela cópula, formado por tecido erétil envolvido por pele. Esse tecido erétil forma três corpos cilíndricos, sendo dois corpos cavernosos do pênis e um corpo cavernoso da uretra, também chamado de corpo esponjoso. O tecido erétil possibilita a ereção, uma vez que se enche de sangue nesse momento. Na extremidade do pênis, observa-se uma dilatação, a qual constitui a glande. O interior do pênis é atravessado pela uretra, estrutura que permite a eliminação do sêmen e também da urina. ⇒ Saco escrotal: No saco escrotal ou bolsa escrotal, estão os testículos, os quais ficam suspensos na extremidade do cordão espermático. A localização dos testículos no saco escrotal é importante, pois garante que essas estruturas fiquem em um local com temperatura inferior àquela encontrada no restante do corpo. Normalmente, a temperatura no saco escrotal é cerca de 2º C abaixo da temperatura corporal.
Órgãos internos do sistema reprodutor masculino
Reconhecemos como órgãos internos pertencentes ao sistema reprodutor masculino: o testículo, o epidídimo, o ducto deferente, ducto ejaculatório e a uretra, além das glândulas acessórias (próstata, glândulas seminais e glândula bulbouretral). Essas glândulas são responsáveis por produzir secreções que, junto com os espermatozoides, formam o sêmen.
Testículo
O testículo é a estrutura responsável por produzir o espermatozoide e o hormônio chamado testosterona. Esse hormônio tem grande influência no desenvolvimento do corpo do homem, estando relacionado com a diferenciação sexual pelo desenvolvimento de características sexuais secundárias, além, é claro, de seu papel na espermatogênese (produção de espermatozoides).
A produção de espermatozoides ocorre nos túbulos seminíferos, e o hormônio é produzido nas células de Leydig ou células interesticiais.
Epidídimo
Estrutura altamente enovelada onde o espermatozoide adquire mobilidade tornando-se móvel e maduro, logo é um local para maturação e aquisição de motilidade.
Ducto deferente e ducto ejaculatório
Os ductos deferentes partem de cada epidídimo e encontram o ducto da vesícula seminal, formando o ducto ejaculatório. Esses últimos se abrem na uretra.
Uretra
Canal que percorre o pênis e é comum ao sistema reprodutor e urinário, i.e., é o canal por onde saem a urina e o ejaculado.
Glândulas acessórias
1) Vesículas seminais: Produzem uma secreção rica em substâncias importantes para o espermatozoide. Entre essas substâncias, destaca-se a frutose, que está relacionada com o fornecimento de energia aos espermatozoides. Cerca de 70% do sêmen é formado por secreção proveniente dessa glândula.
3) Próstata: A próstata produz secreção que é eliminada durante a ejaculação. O material secretado é espesso e leitoso e contém enzimas e nutrientes.
4) Glândulas bulbouretrais: Produzem uma secreção clara que atua como um lubrificante e também neutralizante, retirando qualquer resto de urina que possa ter ficado no canal urinário. (mairinque)
REPRODUÇÃO HUMANA
A nidação ocorre do quinto dia ao oitavo ou nono dia, na fase de blastocisto. Nesse momento a placenta em formação produzirá hormônio progesterona.
A placenta é um órgão presente na classe de mamíferos vivíparos (placentários), cuja função é realizar o intercâmbio de substâncias (nutrientes, gases e secreções), entre a circulação materna e a circulação do feto, atuando temporariamente como: pulmão, intestino, rim, fígado e glândula adrenal.
Esse anexo embrionário tem aspecto esponjoso, formado por partes fetais e maternas, estabelecida primariamente pelo contato da membrana da célula ovo ou zigoto com a mucosa uterina, e posteriormente por tecidos derivados do córion.
Principais substâncias e agentes patogênicos que atravessam a placenta
Gás carbônico e oxigênio
Carboidratos
Anticorpos
Excretas nitrogenadas
Alguns vírus (rubéola, hepatite B, HIV)
Algumas bactérias (Treponema pallidum, causa Sífilis)
Alguns protozoários (Trypanosoma cruzi, doença de Chagas)
Toxinas (nicotina, álcool e drogas em geral)
A placenta também realiza importante atividade endócrina, colaborando diretamente com o metabolismo gestacional, produzindo os seguintes hormônios: progesterona, estrógeno, gonadotrofina coriônica, hormônio lactogênico e prostaglandinas (manutenção da gravidez e indução do parto). (mundoeducação, WP)
Na primeira semana ocorrem a fecundação, a segmentação ou clivagem e a formação e nidação do blastocisto.
Tipos de Ovos
Apesar de toda a diversidade de animais que nosso planeta possui, temos somente quatro tipos de ovos. Esses quatro tipos são classificados pela quantidade de vitelo presente no ovo:
1) Oligolécitos: são ovos com pouco vitelo. Ex: Humanos (nós), os mamíferos placentários ou Euthéria).
2) Heterolécitos: são ovos que contem uma quantidade mediana de vitelo. Ex: sapos, rãs, etc.
3) Telolécitos: são aqueles que possuem muito vitelo. Ex: Aves e répteis.
4) Centrolécitos: ovos que possui o vitelo circundando o núcleo. Ex: artrópodes.
Segmentações do ovo
Os ovos com pouco ou médio vitelo tem sua segmentação total, enquanto os outros possuem segmentação parcial.
Oligolécito: segmentação total igual (tenho células ou blastômeros de mesmo tamanho);
Heterolécito: segmentação total desigual (blastômeros de tamanho diferentes);
Telolécito: segmentação parcial discoidal;
Centrolécito: segmentação parcial superficial. (2)
O ovócito depois de fecundado por um espermatozoide, ainda na tuba uterina, agora um zigoto ou célula ovo, entra em uma fase caracterizada por sucessivas divisões mitóticas resultando em aumento significativo do número de células. Este processo de divisão é chamado de clivagem. As células resultantes dessas sucessivas divisões são células embrionárias, e são denominadas de blastômeros. A cada divisão mitótica tornam-se cada vez menores.
A clivagem é um processo que ocorre no início do desenvolvimento embrionário, no qual o zigoto ou célula ovo efetua uma sé- rie de divisões mitóticas consecutivas, dando origem a multicelu- laridade do embrião. Cada uma das células resultantes da clivagem do zigoto é denominada de blastômeros.
Este processo normalmente ocorre quando o zigoto esta atravessando a tuba uterina em direção ao útero. Durante este processo o zigoto ainda está dentro da zona pelúcida e sua divisão em blastômeros acontece cerca de 30h após sua formação.
Em seguida ao estágio de 9 células, os blastômeros mudam de forma e se compactam, este fenômeno é chamado de compactação e é provavelmente mediado por glicoproteínas de adesão.
Quando já existem de 12 a 32 blastômeros, o ser humano em desenvolvimento atinge o estágio de mórula.
As células internas da mórula estão envoltas por uma camada celular externa. A estrutura morular começa se formar 3 (72h) dias após a fertilização. O embrião nesse estágio alcança o útero.
Até formar um conjunto maciço de pouco mais de 60 células, o embrião ainda é chamado de mórula.
Blastulação é o processo de transformação de uma mórula em blástula. Depois que a mórula é formada, suas células (os blastômeros) começam a migrar para a região periférica, formando uma cavidade central chamada de blastocele. Isso ocorre porque as células começam secretar proteínas para o interior da mórula.
Este processo faz com que as células, comecem a liberar líquido para este espaço, por osmose, fazendo com que a cavidade aumente de volume. Dessa maneira, o embrião torna-se esférico e oco e isto além de ser importante para a diferenciação celular do embrião, é a sinapomorfia dos metazoa, i.e., um embrião com uma cavidade interna.
Blastulação e formação da blastocele
Essa cavidade é chamada de cavidade blastocística ou blastocele.
A medida que o fluido secretado pelos blastômeros aumenta no interior da cavidade (blastocele), as células ou blastômeros em formação são separados em em dois tipos, células do trofoblasto e células do embrioblasto.
Trofoblasto: é uma camada celular externa delgada, que irá constituir a parte embrionária da placenta.
Embrioblasto: é um grupo de blastômeros, situado no centro da massa celular interna, é esse grupo de células que originará o embrião.
Formação dos Folhetos embrionários
ou Folhetos germinativos
A formação dos folhetos embrionários ocorre na fase de gastrulação, i.e., quando a ectoderme invagina em direção a blastocele, formando uma nova cavidade; o intestino primitivo ou arquêntero ou arquênteron.
Resumidamente, após a fecundação, o zigoto sofre várias clivagens até formar um aglomerado de células chamado mórula; logo após a morulação as células separam-se e secretam líquido para o interior da mórula transformando-a em uma blástula. Nesse estágio, a única camada de células existente corresponde ao primeiro folheto embrionário, o ectoderma. Logo após a a blastulação (formação da blástula) um lado desta invagina para a blastocele formando uma nova cavidade, esta com um orifício. Este orifício é chamado de blastóporo.
Dependendo do tipo de animal o blastóporo tem apenas dois destinos possíveis
1) formará a boca nos animais mais ancestrais (cnidários, platelmintos, Nematoda, moluscos, anelídeos e artrópodes) ou
2) formará o ânus nos equinodermos (estrelas do mar) e nos cordados incluindo ai o homem.
Todos os animais viventes podem ser então separados em dois grandes grupos:
Animais protostômios: animais cujo blastóporo forma a boca: cnidários, platelmintos, Nematoda, moluscos, anelídeos e artrópodes.
Animais deuterostômios: animais cujo blastóporo forma o ânus: equinodermos e cordados.
Formação dos folhetos germinativos ou folhetos embrionários
Desde 2000, com a publicação de um artigo agora clássico de Hall, levantou-se a hipótese de que o folheto germinativo da crista neural não é um folheto derivado do folheto ectodérmico e sim, um folheto independente, que surge nos vertebrados. Desta forma, os vertebrados são os únicos animais tetrablásticos (quatro folhetos germinativos, e não três).
Hall B. K. (2000d) The neural crest as a fourth germ layer and
vertebrates as quadroblastic not triploblastic; Evol. Dev. 2: 1–3.
The neural crest and neural crest cells: discovery and signifi cance for
theories of embryonic organization. HALL.B.K., J. Biosci. 33(5), December 2008, 781–793, © Indian Academy of Sciences. (researchgate).
Formação dos folhetos germinativos
ou embrionários
O ectoderma, a camada exterior, produz as células da epiderme e do sistema nervoso.
O endoderma, camada interior, produz o revestimento do sistema digestório (tubo digestivo) e órgãos associados (pâncreas, fígado, pulmões, etc.).
E o mesoderma, camada intermediária (do meio), dará origem a diversos órgãos
(coração, rins, gônadas), tecidos conjuntivos (ossos, músculos, tendões, vasos sangüíneos) e células sangüíneas.
Ectoderma
Folheto ou camada em contato com o meio externo e que é responsável por originar:
Tecidos epiteliais e seus anexos como a pele, unhas e pelos;
Sistema Nervoso;
Glândulas mamárias;
Retina;
Hipófise;
Células presentes nas cavidades, como as da mucosa bucal, nariz, orelhas e ânus.
Mesoderma
Folheto localizado entre o ectoderma e o endoderma, que forma:
Músculo liso;
Cartilagem e ossos;
Tecidos conjuntivos;
Vasos sanguíneos e linfáticos (Sistema Circulatório);
Baço;
Ovários e testículos (Sistema Reprodutor);
Rins, bexiga e uretra (Sistema Excretor);
Grande parte do sistema cardiovascular.
Endoderma
Folheto mais interno, responsável pela formação dos:
Revestimentos internos, como os presentes nas vias respiratórias e no trato gastrointestinal;
Pulmão;
Glândulas da tireóide e paratireóide;
Timo;
Fígado;
Pâncreas;
Tímpanos e outras estruturas auditivas.
OVO AMNIÓTICO-ALANTOIDIANO
Âmnio
Alantoide
Córion
Saco vitelínico
Cordão umbilical
Placenta
Ovo reptiliano ou amniótico-alantoidiano de répteis, aves e mamíferos.
***🤓***
ANEXOS EMBRIONÁRIOS
OU MEMBRANAS FETAIS
Interface feto-materna
PLACENTA
CÓRION trofoblasto
ÂMNIO epiblasto - amnioblastos
VESÍCULA UMBILICAL (SACO VITELÍNICO)
ALANTÓIDE
Anexos
Desenvolvem-se a partir do zigoto, mas não fazem parte do embrião.
Âmnio
Vesícula Umbilical (Saco Vitelino)
Alantóide
Córion
***
CÓRION
O córion/endométrio forma a placenta
O córion forma os vilos fetais
O córion tem duas funções principais: proteger o embrião e nutrir o embrião. Para proteger o embrião, o córion produz um fluido conhecido como fluido coriônico. O líquido coriônico fica na cavidade coriônica, que é o espaço entre o córion e o âmnio.
O córion é uma das membranas que envolvem o embrião/feto enquanto ele ainda está em formação. Nos mamíferos, o feto encontra-se no saco ou cavidade amniótica, que é formado pelo córion e pelo âmnio e separa o embrião do endométrio da mãe.
Durante o desenvolvimento, o embrião cresce dentro e ao lado de quatro membranas extraembrionárias que o protegem e nutrem. Essas membranas são, da mais próxima do embrião (mais interna) para a mais distante (mais externa):
a vesícula umbilical (chamada de saco vitelino em répteis e aves),
o alantoide,
o âmnio e
o córion.
As duas membranas mais internas, a vesícula umbilical e a alantoide, não envolvem o embrião, mas ficam ao lado dele; as membranas mais externas, o âmnio e o córion, circundam o embrião.
As vilosidades coriônicas se desenvolvem em três estágios. Na fase primária, as vilosidades coriônicas são avasculares, ou seja, não possuem vasos sanguíneos para que ocorra a troca sanguínea entre mãe e embrião, e são formadas exclusivamente por trofoblasto.
No estágio secundário, as vilosidades coriônicas tornam-se maiores, com mais ramificações, e o mesoderma começa a crescer dentro delas; neste ponto, eles são constituídos por trofoblasto e mesoderma.
No estágio terciário, as vilosidades coriônicas tornam-se vascularizadas porque os vasos sanguíneos começam a crescer no mesoderma.
As vilosidades coriônicas são, portanto, neste estágio, feitas de trofoblasto, mesoderma e artérias e veias umbilicais (vasos sanguíneos fetais).
O córion interage com outras membranas e tecidos, como o alantoide e a decídua basal, para se desenvolver na placenta, cuja função é trocar substâncias e proteger o embrião. Outra parte do córion, que está em contato com a decídua capsular, irá atrofiar e as vilosidades coriônicas acabarão desaparecendo.
O córion tem duas funções principais: proteger o embrião e nutrir o embrião.
Para proteger o embrião, o córion produz um fluido conhecido como fluido coriônico. O líquido coriônico fica na cavidade coriônica, que é o espaço entre o córion e o âmnio. O líquido coriônico protege o embrião ao absorver choques originados de forças como o movimento.
Para nutrir o embrião, o córion desenvolve vilosidades coriônicas, que são extensões do córion que passam pela decídua uterina (endométrio) e eventualmente se aproximam dos vasos sanguíneos da mãe.
O córion, também chamado de Serosa, em répteis, aves e mamíferos, é a membrana mais externa ao redor do embrião. Nos insetos, o córion é a casca externa do ovo do inseto.
Nos vertebrados, o córion é coberto por ectoderma revestido por mesoderma (ambos são folhetos germinativos) e é separado de outras membranas embrionárias por uma cavidade corporal extraembrionária, o celoma.
Em répteis e aves funde-se com o alantoide. Assim unido, fica contato direto com a casca do ovo de répteis e aves, essa membrana corioalantóica absorve oxigênio através da casca porosa da atmosfera para respiração do embrião; também libera dióxido de carbono residual através da casca.
Nos mamíferos (exceto marsupiais), o córion desenvolve um rico suprimento de vasos sanguíneos e forma uma associação íntima com o endométrio (revestimento) do útero da fêmea. O córion e o endométrio juntos formam a placenta, que é o principal órgão de respiração, nutrição e excreção do embrião.
ÂMNIO
Funções:
1) Proteção mecânica;
2) Permite movimentos livres os quais influenciam o desenvolvimento neuromuscular;
3) Ambiente antibacteriano;
4) Permite o crescimento fetal;
5) Proteção contra adesão
O âmnio, em répteis, aves e mamíferos, uma membrana que forma uma cavidade cheia de líquido (o saco ou cavidade amniótica) que envolve o embrião. O saco amniótico e o líquido que ele contém são às vezes chamados de bolsa de água.
No desenvolvimento, o âmnio surge por uma dobra de uma massa de tecido extra-embrionário chamada somatopleura. Revestido com ectoderma e coberto com mesoderme (ambos são folhetos germinativos), o âmnio contém um fluido fino e transparente no qual o embrião está suspenso, proporcionando assim uma proteção contra lesões mecânicas. O âmnio também fornece proteção contra perda de fluido do próprio embrião e contra aderências teciduais. Além de manter a temperatura do embrião constante.
A estrutura celular das membranas fetais e suas forças biofísicas. As membranas fetais humanas consistem em uma estrutura multicamada que envolve o feto no útero. É composto pelo âmnio, córion e decídua (caixa superior). Forças biofísicas são colocadas nessas membranas fetais (caixa inferior representada olhando para a superfície apical do epitélio do âmnio). (A) Forças físicas lineares devido ao alongamento multidirecional das membranas fetais aderidas à decídua. (B) Forças físicas dinâmicas nas membranas fetais devido a movimentos fetais, contrações de Braxton Hicks e eventualmente trabalho de parto. (Esta Figura foi criada usando BioRender). (Padron e cols., 2020).
Âmnio
É composto por 2 camadas celulares:
1) Epiblasto derivado da camada ectodérmica
extra-embrionária
2) Delgado mesoderma embrionário não vascular
conectado ao embrião pela parte ventral emerge ao redor do cordão umbilical
O âmnio acompanha o crescimento fetal.
A cavidade amniótica se expande até o volume máximo de 1 litro (1000 ml) por volta da 33 - 34 semanas.
Serve de meio de flutuação para o feto, capacitando-o mover-se livremente.
Permite crescimento simétrico do feto.
Barreira contra infecções.
Impede aderência entre o âmnio e o embrião/feto.
Permite o desenvolvimento normal do pulmões.
Protege contra choques, absorvendo impactos.
Auxilia na manutenção da temperatura fetal constante.
(Auxilia a manter constante a temperatura fetal)
(Modif. Scarano s/d)
Líquido amniótico
começa a ser produzido no 12º dia após a fecundação.
Inicialmente secretado pelas células amnióticas
Porém, a maior parte vem do líquido tecidual (intersticial) materno, por difusão através da decídua parietal.
Mais tarde provém do sangue do espaço interviloso da placenta.
Composição
O líquido amniótico é composto de 99% água com material em suspensão (células epiteliais fetais mortas, sais orgânicos e inorgânicos, além das fezes e urina fetal).
Durante 3° trimestre: água do fluido amniótico é trocada periodicamente a cada 3 horas. Grandes volumes movimentam-se entre a circulação materno-fetal pela membrana placentária. É deglutido (engolido) pelo feto (cerca de 400ml/dia no final da gravidez) (Modif. Scarano s/d).
Inicialmente este líquido é um transudato (líquido semelhante ao plasma sanguíneo). Como nas primeiras semanas da gestação a pele do bebê não é queratinizada, esse líquido passa através da pele do bebê para a bolsa.
Já na segunda metade da gravidez a pele do bebê se torna queratinizada e o líquido não consegue mais passar através da pele. Entretanto com o início do funcionamento dos rins, a urina do feto passa a ser o principal componente do líquido amniótico. Isso mesmo, a maior parte do líquido amniótico é a urina do bebê.
O líquido amniótico contém diversos componentes vitais, como nutrientes, hormônios e citocinas que protegem o bebê contra infecções. Porém, como o líquido é eminentemente urina fetal, 99% dele é simplesmente água.
Além da urina, que é a principal fonte do líquido amniótico, ele também é composto pela secreção pulmonar do feto. Uma pequena parte de líquido passa da mãe para a bolsa (chamada via transmenbranosa) e outra parte do líquido vem diretamente da placenta (via intramenbranosa).
Assim como o líquido é constantemente produzido, ele também é absorvido, fazendo com que todo o líquido da bolsa seja trocado a cada 24 a 48 horas.
A principal via de reabsorção do líquido é a deglutição fetal porém uma pequena parte também pode passar para a mãe ou para a placenta (as vias transmenbranosa e intramembranosa respectivamente). Para evitar o acúmulo ou falta de líquido este transporte por meio das membranas é regulado por proteínas presentes na membrana chamadas de aquaporinas. (fetalmed)
O líquido amniótico tem várias funções importantes para o desenvolvimento fetal. Atualmente existem importantes evidências de que o líquido amniótico não apenas protege o feto, mas também atua na sua nutrição e maturação.
As suas principais funções são:
•Protege o feto contra traumas externos, distribuindo o impacto em toda a cavidade uterina;
•Evita a compressão do cordão umbilical;
•Permite o crescimento simétrico do feto;
•Protege contra bactérias;
•Confere estabilidade térmica;
•Permite a movimentação fetal, auxiliando no desenvolvimento muscular;
•Auxilia o desenvolvimento pulmonar;
•É capaz de nutrir o feto;
•Auxilia na maturação do trato gastrointestinal;
•Auxilia o desenvolvimento e maturação pulmonar.
SACO VITELÍNICO OU VESÍCULA UMBILICAL
Derivado do hipoblasto e mesoderma extraembrionário
Garante a nutrição inicial do embrião.
Apesar de não ser ter função diretamente ligada a nutrição, é essencial:
Na transferência de nutrientes quando a circulação útero-placentária estiver sendo formada (2a - 3a sem).
Primeiro local de formação do sangue no mesoderma extra-embrionário da parede do saco vitelínico (3a - 6a sem).
Endoderma incorporado para formar o intestino primitivo.
Local de aparecimento das células germinativas primordiais.
Perde todo contato com o intestino primitivo na 6a sem.
Com o avanço da gravidez, o saco vitelínico atrofia.
Em 2 a 4% dos adultos a parte proximal intra-abdominal persiste como divertículo ileal (mais comum em homens) (Modif. Scarano s/d).
ALANTOIDE
Alantoide, do grego ho allás, allántos, do grego koiné ἀλλαντοειδής, allantoeidḗs, “forma de salsicha”, do grego antigo ἀλλάς, allás, salsicha; allántos + oide.
O alantoide, é uma estrutura extra-embrionária de répteis, aves e mamíferos que surge como uma bolsa, ou saco, do intestino posterior. Em répteis e aves, ele se expande muito entre duas outras membranas, o âmnio e o córion, para servir como órgão respiratório temporário enquanto a cavidade interna do alantoide armazena excretas fetais.
Em mamíferos que não os marsupiais, o alantoide está intimamente associado ao córion, contribuindo com vasos sanguíneos para essa estrutura à medida que forma, em conjunto com o endométrio, ou revestimento mucoso do útero, a placenta.
É uma pequena bolsa ricamente vascularizada, encontrada apenas em répteis, aves e mamíferos. Origina-se de uma saliência do intestino primitivo. Uma de suas funções, em répteis e aves, é armazenar os resíduos nitrogenados formados pelo embrião durante o desenvolvimento.
Nos mamíferos, isso não ocorre, pois o alantoide junta-se com o vesícula vitelínica, formando o cordão umbilical, que elimina as excretas nitrogenadas do sangue do embrião para o sangue da mãe através da placenta.
Nos embriões dos répteis e aves, o alantoide apresenta também função respiratória, retirando oxigênio do ar, liberando gás carbônico, e é responsável pela extração do cálcio da casca do ovo, que será utilizado na formação do esqueleto. A descalcificação da casca também facilita seu rompimento no momento da eclosão do filhote.
Nos mamíferos placentários, as funções do alantoide e do saco vitelínico passam a ser executadas pela placenta. Razão pela qual, esses anexos são atrofiados nos mamíferos placentários.
Ainda nos mamíferos placentários o alantoide é importante na formação do cordão umbilical e na formação do úraco, local utilizado para armazenar a urina do embrião.
Os répteis, as aves e os mamíferos são amniotas alantoidianos, por formarem âmnion e alantoide. Já os peixes e os anfíbios são anamniotas e analantoidianos, por não formarem âmnion nem alantoide. (Modif. WP).
A origem do alantoide é endodérmica
Está envolvido na hematopoiese inicial
Os vasos sangüíneos alantoidianos, artéria e veia, iniciam os vasos umbilicais
O alantóide remanescente inicia o ligamento do úraco que se conecta a bexiga urinária
Subclasse Prototheria
Ordem Monotremata (ornitorrinco, equidna)
Subclasse Theria
Ordem Monotremata (ornitorrinco, equidna)
Subclasse Theria
Infraclasse Marsupialia
Cangurú, gambá…
Infraclasse Placentalia
Cangurú, gambá…
Infraclasse Placentalia
Demais mamíferos incluindo o homem…
Importância do alantoide
Nas paredes do alantoide ocorre formação de sangue
seus vasos tornam-se os vasos umbilicais (2 artérias e 1 veia)
se diferenciará em úraco e ligamento umbilical médio (liga a bexiga à região umbilical)
Desenvolvimento do alantoide (Corrêa et alii, 2016)
Plano seccional do útero humano gravídico no terceiro e quarto meses de gravidez (WP)
PLACENTA
“A placenta é uma aposição de tecidos maternos e fetais, com intenção de trocas fisiológicas” (Mossman, 1937)
A placenta é o local essencial para as trocas de nutrientes e gases entre a mãe e o embrião/ feto.
É um órgão materno-fetal
Apresenta forma discóide, do gr. plakuos, bolo chato, arredondado
Placenta (WP).
Placenta discoidal humana
Mais do que um órgão que nutre o embrião/feto, e de trocas gasosas e entre mãe e feto, a placenta é um importante órgão endócrino, colaborando diretamente com o metabolismo gestacional. Juntamente com o feto, a placenta secreta os hormônios esteroides comuns ao ovário (Estradiol (estrógeno) e Progesterona) e mais outros hormônios secretados exclusivamente por ela. Os hormônios secretados exclusivamente pela placenta temos, a gonadotrofina coriônica humana, hormônio lactogênico e hormônio lactogênio placentário e prostaglandinas (manutenção da gravidez e indução do parto).
Os vasos placentários fetais absorvem oxigênio e nutrientes da circulação materna e liberam produtos residuais de seu metabolismo. Para facilitar a troca, os diferentes sistemas circulatórios placentários têm fluxos multivilosos, de corrente cruzada ou contracorrente entre os vasos alantóides e uterinos; embora o menos eficiente, o sistema de troca concorrente é apenas teórico (figura acima). Ressalta-se também que as veias fetais saem da placenta opostas à origem das arteríolas uterinas, desse modo aumentando a capacidade de troca. Os capilares subjacentes ao epitélio materno e ao trofoblasto dobram-se e dilatam-se. A curvatura dos vasos fornece um estresse de fluxo que aumenta o crescimento vascular através da interação com hormônios e citocinas. A dilatação dos vasos sanguíneos retarda o fluxo sanguíneo, aumentando a possibilidade de troca ativa de nutrientes.
Fetal placental vessels take up oxygen and nutrients from maternal circulation and deliver waste products. To facilitate exchange, the different placental circulatory systems have multivillous, crosscurrent, or countercurrent flows between allantoic and uterine vessels; although the least efficient, the concurrent exchange system is only theoretical (Fig. 14-4). It is also noteworthy that the fetal veins leave the placenta apposed to the origin of uterine arterioles, thus enhancing the capability of exchange. The capillaries underlying maternal epithelium and the trophoblast bend and dilate. The bending of the vessels provides a flow stress that enhances vascular growth through interaction with hormones and cytokines. Dilation of blood vessels slows blood flow, enhancing the possibility for the active exchange of nutrients. (veteriankey)
O embrião/feto em desenvolvimento necessita do corpo da mãe para obter O2, eliminar CO2, obter nutrientes e eliminar produtos da excreção, produto residuais de seu metabolismo.
Quando a termo a placenta apresenta um diâmetro igual a 15-20cm; uma espessura de 2,0 - 3,0 cm; e pesa de 500-600g.
Placenta e cordão umbilical - sistema de transporte:
Transporta nutrientes e O2 do sangue materno para o sangue fetal,
Transporta excretas e CO2 do sangue fetal para o sangue materno.
A placenta cresce em tamanho e espessura até 18a semana.
Totalmente desenvolvida cobre de 15 a 30% do endométrio e pesa 1/6 da massa do feto.
A PLACENTA é formada de duas partes essenciais:
Fração fetal: Saco coriônico (mesoderma extra-embrionário somático; citotrofoblasto e sincíciotrofoblasto)
+
Fração materna: Endométrio (decídua basal)
reação decidual.
Decídua, do lat. Deciduus, que se desprende = endométrio gravídico.
Termo médico referente a camada funcional do endométrio.
Decídua Basal: forma o componente materno da placenta; Decídua Capsular: situada entre o embrião/feto e a luz do útero: cobre o feto e Decídua Parietal: todo o restante da mucosa uterina.
Hormônios secretados pela placenta
Esteróides
Progesterona
Estrógeno
Hormônios polipeptídeos
Gonadotrofina coriônica
Lactogênio placentário
Peptídeos hormonais
Exs.: Ocitocina, vasopressina
Polipetídeos não-hormonais
Homem: 30 peptídeos associados a gestação
Esquema da histologia dos tecidos maternos e fetais que compõem a placenta:
1. Endotélio do capilar fetal; 2. Mesênquima fetal; 3. Epitélio do córion fetal; 4. Epitélio uterino materno; 5. Conectivo uterino materno; 6. Endotélio do capilar materno. (Rosa e cols, 2012)
Segunda e terceira semana
Durante a 2a e 3a semanas ocorre uma rápida proliferação do sincíciotrofoblasto, desenvolvimento do saco coriônico e
desenvolvimento das vilosidade coriônicas.
Final da 3a semana
Arranjo anatômico necessário para as trocas fisiológicas entre mãe e embrião/feto
Componente fetal da placenta = córion
na região da decídua basal o córion aparece com grandes projeções que constituem as vilosidades coriônicas.
Sendo chamado de córion viloso ou córion frondoso.
Final 3a sem: o sangue do embrião começa a fluir lentamente por estes capilares coriônicos onde ocorrem as trocas materno-embrionárias/fetais.
(EMBRIÃO: 1°dia á 8ª semana, FETO: 9ª semana à 36ª semana)
Parte materna
DECÍDUA BASAL
+
Endométrio
Parte fetal
CÓRION VILOSO
Vilosidades
(sincíciotrofoblasto e citotrofoblasto)
=
PLACENTA
Final da 4a semana: rede vascular completa já se estabeleceu na placenta, facilitando as trocas gasosas, nutricionais e de produtos de excreção.
TRANSPORTE DE GASES E NUTRIENTES
O transporte de gases (trocas gasosas) e nutrientes ocorre através da membrana placentária e em ambas as direções, gases, nutrientes, hormônios, anticorpos maternos, excretas do embrião/ feto, drogas e agentes infecciosos. Esse transporte acontece por difusão simples, difusão facilitada, transporte ativo e pinocitose.
SÍNTESE DE SECREÇÃO ENDÓCRINA
SÍNTESE DE SECREÇÃO ENDÓCRINA
Na placenta também ocorre a síntese hormonal pelo sincíciotrofoblasto. Ai são produzidos os hormônios protéicos, como a gonadotrofina coriônica, somatomamotrofina coriônica, lactogênio placentário e hormônios esteróides, como a progesterona e estrógeno. Estes dois últimos são essenciais para a manutenção da integridade do endométrio uma vez que o corpo lúteo já degenerou-se e não há produção desses hormônios pelo ovário.
Comparação entre anexos embrionários metazoários amnióticos-alantoidianos
A Gastrulação nos mamíferos
Modificações no blastocisto anteriores a gastrulação.
A blastulação nos mamíferos tem características próprias, pois nesses há formação de placenta, que é derivada, em parte, do córion.
Assim, a partir da formação do zigoto serão formados tanto embrião como anexos embrionários, através da clivagem ou segmentação.
Veja, a seguir, a representação do blastocisto, a blástula dos mamíferos, em que 1 representa a Massa Celular Interna (embrioblasto), o 2 a zona pelúcida, 3 o trofoblasto e 4 a cavidade do blastocisto ou blastocele.
A massa celular interna se modificará. O embrioblasto, e migrações celulares irão definir a formação de duas camadas: o epiblasto e o hipoblasto. Uma cavidade é formada, entre o epiblasto e o trofoblasto, essa cavidade é chamada de âmnio.
Células do hipoblasto migram, revestindo por dentro a blastocele. Essa cavidade, derivada da blastocele, é o saco vitelino. Nos mamíferos placentários ou eutheria o saco vitelínico é diminuto sobretudo porque o desenvolvimento é interno e o embrião e posteriormente o feto recebe sua nutrição através da placenta.
1-Embrioblasto
2-Zona pelúcida
3-Trofoblasto
4-Cavidade do blastocisto (blastocele)
(famena)
HORMÔNIOS
Os principais hormônios sexuais femininos são o estrógeno (ou estrogênio) e a progesterona (P4). O estrógeno é produzido pelos folículos do ovário, ou seja, pelos óvulos em formação. É responsável pelo desenvolvimento das características sexuais secundárias femininas e pelo controle do ciclo menstrual.
A progesterona é produzida pelo corpo lúteo (estrutura que se forma a partir do folículo) e, juntamente como estrógeno, atua nas diversas fases do ciclo menstrual.
Dois hormônios produzidos pela hipófise estimulada pelo hipotálamo, também atuam na regulação dos processos reprodutivos: o hormônio folículo estimulante, comumente chamado de FSH, e o hormônio luteinizante, ou simplesmente LH.
Nos homens, o FSH e o LH estimulam a produção de testosterona pelas células de Leydig (células interesticiais) e promovem a maturação dos espermatozóides. A testosterona por sua vez desencadeará o surgimento das características sexuais secundárias. Além disso, os homens necessitam de Estradiol que auxilia na fertilidade masculina.
Nas mulheres, como veremos adiante, os dois hormônios atuam em diversas etapas do ciclo menstrual e também na gravidez.
Hormônios produzidos pela hipófise. (drasuzana)
Na primeira fase do ciclo menstrual, a hipófise secreta o hormônio folículo estimulante (FSH), que, como o nome já diz, irá estimular o desenvolvimento de folículos ovarianos. Por sua vez, os folículos produzem o estrógeno, que estimula o crescimento das células da parede interna do útero, o endométrio, que se torna mais espesso e vascularizado. Essas mudanças preparam o útero para o caso da implantação de um embrião, ou seja, de uma gravidez. A alta concentração de estrógeno na circulação sanguínea inibe a produção de FSH pela hipófise, num processo conhecido como feedback negativo. A queda nos níveis de FSH desestimula os folículos, provocando uma redução na produção de estrógeno.
Nesta fase, a hipófise passa a secretar o hormônio luteinizante (LH), que induz o rompimento do folículo ovariano e leva ao desenvolvimento do corpo lúteo. O corpo lúteo produz a progesterona, que irá auxiliar na manutenção do endométrio até o final do ciclo menstrual. A alta concentração de progesterona na circulação sanguínea inibe, por feedback negativo, a produção de LH pela hipófise.
A queda nos níveis de estrogênio e progesterona faz com que as células endometriais se desprendam da parede uterina. Estas células são expulsas do corpo, através do canal vaginal, causando o sangramento característico da menstruação.
PRINCIPAIS HORMÔNIOS SEXUAIS MASCULINOS QUE TAMBÉM ESTÃO PRESENTES NAS MULHERES
Você sabia que vários hormônios sexuais masculinos também estão presentes nas mulheres, e vice-versa?
É o caso da progesterona e estradiol, por exemplo.
O homem precisa de progesterona em níveis baixos, porque ela é que vai ajudar no equilíbrio dos efeitos fortes de andrógenos. Esse hormônio atua acalmando os homens.
Todavia a presença exagerada no corpo feminino resulta no aumento de peso e é um dos fatores que causam a depressão.
Outro hormônio feminino que os homens precisam ter em nível baixo no corpo é o estradiol. Ele é formado de forma particular nos testículos e ajuda os homens no crescimento dos ossos, e na fertilidade.
Homens que sofrem com mutações genéticas que prejudicam os receptores de estrogênio geram crescimento ruim do esqueleto e apresentam alta esterilidade.
A estrona é um hormônio em forma de estrogênio, presente no corpo de homens e mulheres. Este, por sua vez, é um pouco mais complicado.
A estrona é um tipo de estrogênio, conhecido como E1, produzido pelos ovários, glândula adrenal e células adiposas, exercendo seus efeitos no sistema reprodutivo, nervoso, musculoesquelético e cardiovascular.
Embora a estrona seja o tipo de estrogênio que está em menor quantidade no corpo, é um dos que apresenta maior ação no organismo e, por isso, sua avaliação pode ser importante para verificar o risco de doenças cardiovasculares ou até câncer (tuasaude).
Sua produção se dá nas células de gordura do corpo. Depois disso, há promoção de novos depósitos de gordura de forma cíclica. Em homens os níveis precisam ficar baixos, pois só assim os homens conseguirão equilíbrio nos níveis de andrógenos.
A androstenediona é classificada como um andrógeno de grau baixo e é o antecessor dos hormônios masculinos e femininos. Um homem que possui androstenediona desregulada poderá sofrer com o excesso de hormônios femininos, e seus hormônios masculinos não serão produzidos na quantidade necessária ou normal.
É essencial que os hormônios tanto masculinos quanto femininos no corpo do homem estejam em equilíbrio, porque eles desempenham um papel importante na vida cotidiana da pessoa. O desequilíbrio pode causar muitos sintomas e condições que são indesejáveis.
Em caso de problemas, o melhor é buscar ajuda médica de um andrologista o quanto antes, porque por meio de exames, o profissional testará os níveis hormonais e prescreverá os medicamentos hormonais adequados.
RESPONDA AS QUESTÕES
1) Por que a reprodução é importante?
2) O que é necessário, para que ocorra a reprodução nos seres humanos?
3) Qual a diferença entre puberdade e adolescência?
4) Nos seres humanos o ato sexual é realizado apenas para reprodução? O que influencia a sexualidade humana?
Assinale as alternativas corretas:
5) São características sexuais primárias:
A) Seios e espinhas
B) Pênis e a vulva (vagina)
C) Aumento dos testículos
D) Monarca
E) Pelos pubianos
6) São características sexuais secundárias femininas:
A) Crescimentos de pelos na face
B) Aumento dos testículos
C) Menarca e pelos na vulva
D) Mudanças na voz e acne
E) Vagina e uretra
7) A puberdade ocorre, geralmente:
A) Entre 10 e 14 anos
B) A qualquer idade
C) Depois da adolescência
D) Entre 15 e 18 anos
E) dos 8 aos 14 anos
8) Complete com os nomes e as funções
9) Complete a figura com os nomes
10) Cite as transformações puberais que ocorrem em meninas e meninos e para cada sexo cite o primeiro evento que inicia a puberdade.
11) Descreva o ciclo menstrual e o papel dos hormônios hipofisários (gonadotrofinas) e os hormônios ovarianos. 12) Cite três infecções sexualmente transmissíveis, seu agente, profilaxia e tratamento.
13) (URCA/2019.1) Cerca de 24 horas após a FECUNDAÇÃO, o zigoto sofre a primeira clivagem, formando-se os dois primeiros BLASTÔMEROS. A sequência de divisões celulares origina a MÓRULA, que se desenvolve e forma o BLASTOCISTO. Por volta do sétimo dia após a concepção, o blastocisto se implanta na mucosa uterina, fenômeno chamado de NIDAÇÃO. É nesse estágio que o embrião chega ao ÚTERO, livra-se dos envoltórios e implanta-se no ENDOMÉTRIO. Considerando a figura abaixo, assinale a alternativa no qual a associação entre o número, a letra e as palavras destacadas em negrito no texto estão correta (tecnocursos).
(A) fecundação = 1, blastômeros = 3, mórula = 4, blastocisto = 5, nidação = 6, útero = 10, endométrio = 9.
(B) fecundação = 2, blastômeros = 4, mórula = 5, blastocisto = 6, nidação = 7, endométrio = 10, útero = 11.
(C) fecundação = 1, blastômeros = 2, mórula = 3, blastocisto = 4, nidação = 5, útero = 11, endométrio = 8.
(D) fecundação = 2, blastômeros = 5, mórula = 7, blastocisto = 3, nidação = 1, útero = 10, endométrio = 99.
(E) fecundação = 1, blastômeros = 7, mórula =2, blastocisto = 4, nidação = 6, útero = 8, endométrio = 11.
14) A partir de um ovo telolécito, aqueles que possuem muito vitelo (aves e répteis), está-se apresentando, no esquema a seguir, o desenvolvimento de um animal vertebrado.
Os anexos embrionários representados por 1, 2 e 3 correspondem, respectivamente, a:
A) alantoide, saco vitelino e âmnio.
B) âmnio, alantoide e saco vitelino.
C) córion, saco vitelino e alantoide.
D) saco vitelino, alantoide e córion.
E) âmnio, saco vitelino e alantoide.
15) Observe com atenção o esquema que mostra um evento importante na reprodução humana e complete com o nome do evento ou a estrutura indicada pelos numerais romanos.
I:Ovulação
II: Fecundação
III: Morulação
IV: Blastulação
V: Endométrio
VI: Nidação
VII: Placenta em formação
16) Que hormônio está atuando no evento I?
O hormônio que atua 12 horas antes para que ocorra o evento I é o LH ou hormônio luteinizante
17) Que hormônio é produzido na estrutura VII e qual sua função?
Gonadotrofina coriônica humana
18) O gráfico abaixo representa as variações de determinados hormônios no sangue de uma mulher durante alguns dias (biologia).
Indentifique os eventos ocorridos nos momentos indicados pela:
a) seta I.
b) seta II.
Resolução:
a) A seta I indica ovulação, pois o nível de LH é alto e, a partir daí, o nível de progesterona aumenta em razão da formação do corpo lúteo.
b) A seta II indica o aumento da concentração do HCG, gonadotrofina coriônica, o que significa gravidez. A Gonadotrofina Coriônica humana (hCG) é um hormônio produzido pela placenta que impede a destruição do corpo lúteo e estimula a produção de esteroides.
O corpo-lúteo desempenha uma função muito importante antes da formação da placenta, pois produz estrogênio e progesterona, que fazem a construção da vascularização das paredes do útero, que alimentam e nutrem o embrião antes da placenta produzir o hCG.
19) Onde está localizado o córion?
20) Quais são as funções do córion?
21) Qual o nome das estruturas que se estendem do córion até a interface feto-materno e permitem a troca de sangue materno e fetal?
(A) Âmnio
(B) Vilosidades coriônicas
(C) Cavidades coriônicas
(D) Trofoblastos
(E) Vesículas umbilicais
22) Cite o nome o funcionamento dos métodos contraceptivos presentes na figura a seguir.
23) O que é a placenta? E quais são suas funções?
24) O q são partos por cesárea e parto normal?
25) Quais são os tipos de gêmeos? E como se formam cada um desses tipos?
26) Observe a figura a seguir. Que tipo de gêmeo ela se refere? Como se formam?
(Fonte: medicalworld2025)
27) Em relação ao sistema reprodutor humano escreva V ou F conforme seja verdadeiro ou falso o que se afirma a seguir.
( ) A próstata é responsável pela produção de espermatozoides e testosterona
( ) A uretra masculina é comum ao sistema reprodutor e excretor, ou seja por ela saem o semen e a urina.
( ) A vagina é formada pelos lábios menores e maiores, clitóris e orifício da uretra.
( ) Nos ovários são produzidos os hormônios estrogênio e progesterona e as células reprodutivas femininas.
( ) O LH produzido na hipófise atua nos testículos fazendo com estes produzam testosterona e espermatozoides.
( ) Na fase lútea são produzidos os hormônios LH e FSH nos ovários.
( ) O útero é revestido internamente por uma mucosa que se chama miométrio.
( ) O método contraceptivo mais eficaz é a tabelinha e o coito interrompido.
28) (UNIFACISA/2018-2)
O sexo é ancestral. Mas ele não é o mesmo desde que vivíamos em cavernas
O médico francês Henri Scoutetten descreveu em 1843 o tratamento com ducha fria na vulva de suas pacientes que sofriam de uma doença que acometia 75% das mulheres da época: a histeria. A “hidromassagem” demandava um equipamento caro e complexo para aqueles tempos, e prometia controlar vários sintomas daquele “mal”. As crises histéricas ganharam diagnóstico e tratamento específicos quando o médico grego Hipócrates, no século 5 a.C., estabeleceu que essa “doença feminina” – histeria deriva da palavra grega histeros (útero) – deveria ser curada com massagem genital. Para Galeno, médico de extrema influência no Império Romano no fim do século 2, o problema era causado pela retenção de fluidos no útero, que precisavam ser liberados pelo marido. O tratamento eficiente virou o casamento, para haver penetração e liberação dos “demônios interiores” precursores de todos esses problemas de saúde. Na falta do “remédio” ou como terapia complementar, uma parteira ou um médico poderiam fazer uma massagem na vulva e na vagina para alívio temporário. Tudo em nome da purgação do corpo. (Fonte: modificado de: super)
Segundo a reportagem, a referida doença acometia partes do aparelho genital feminino, cuja fisiologia de cada estrutura do referido sistema foi previamente conhecida. Sobre essa temática é correto afirmar que:
A) a vulva, massageada pela parteira ou médico, apresenta-se envolvida pelo clitóris e desenvolve-se logo após a puberdade, devido ao aumento do hormônio progesterona.
B) o útero é um órgão maciço, em forma de pera invertida, achatado no sentido posterior-anterior, que se encerra na bexiga, cuja função é permitir o desenvolvimento do embrião fecundado.
C) a vagina é um canal que se estende da cérvix uterina até o útero, em que se encontra o hímen na porção posterior desse canal.
D) a penetração tratada no texto refere-se ao ato de o pênis adentrar na vulva e provocar a liberação de hormônios, como a serotonina, que provocam sensação de bem-estar físico após o ato sexual.
E) a massagem genital para curar a histeria era administrada nos grandes lábios da vulva que envolvem o clitóris, presente na vagina feminina.
Fonte
Reprodução
https://helloclue.com/pt/artigos/ciclo-a-z/o-ciclo-menstrual-muito-alem-da-menstruacao
https://www.todamateria.com.br/ciclo-menstrual/
Best
*
**
***
Vacina
NETTER, Frank H.. Atlas de Anatomia Humana. 2ed. Porto Alegre: Artmed, 2000.
Sobre a bexiga
Sampaio, J.(2020) UME JUDOCA RICARDO SAMPAIO CARDOSO ANO: 8° COMPONENTE CURRICULAR: CIÊNCIAS; PERÍODO DE 03/07/2020 a 17/07/2020 REPRODUÇÃO HUMANA.
questões sobre reprodução humana+clitoris
ESCÓLIOS
Representação esquemática dos processos envolvidos na diferenciação neural. Durante a gastrulação, a neurulação começa com a formação do neuroectoderma, placa neural e posterior formação do tubo neural. Durante esses eventos, a migração de NPCs (CNS) e células da crista neural (PNS) ocorre à medida que as células migram para seu destino. As células sofrem diferenciação, apoptose e padronização. Uma vez em seu destino, os neurônios recém-nascidos estendem neurites e formam sinapses. (researchegate).
Destino dos folhetos germinativos
Os folhetos germinativos originarão todos os tecidos do corpo. Por exemplo, o ectoderme formará a epiderme e o tecido nervoso. A endoderme forma o tecido epitelial do intestino, o fígado e o pâncreas. Enquanto que a mesoderme forma os tecidos conjuntivo e muscular. Observe a figura abaixo:
O ectoderma, a camada exterior, produz as células da epiderme e do sistema nervoso.
O endoderma, camada interior, produz o revestimento do sistema digestório (tubo digestivo) e órgãos associados (pâncreas, fígado, pulmões, etc.).
E o mesoderma, camada intermediária (do meio), dará origem a diversos órgãos
(coração, rins, gônadas), tecidos conjuntivos (ossos, músculos, tendões, vasos sangüíneos) e células sangüíneas.
Resumindo
1)Nos mamíferos, o embrião é derivado de um conjunto chamado massa celular interna (embrioblasto). Ela é envolvida por outra camada de células, o trofoblasto, que formará o cório.
2)A massa celular interna se divide em 2 camadas: epiblasto e hipoblasto. Nesse processo, forma-se o âmnio, adjacente ao epiblasto.
3)Células do epiblasto migram por uma fenda, chamada de linha primitiva, e formam uma camada entre epi e hipoblasto. Epiblasto, nesse momento, é chamado de ectoderma, e o hipoblasto de endoderma. O folheto do meio é o mesoderma. (salabioquímica)





























.png)



























































Nenhum comentário:
Postar um comentário